Córnea y conjuntiva
La conjuntiva es la capa transparente que recubre la esclera (parte blanca del ojo), actuando como una lente convergente que ayuda a que las imágenes se enfoquen sobre la retina.
La córnea, por otra parte, es estructura transparente y curva que cubre el iris (parte coloreada del ojo). Es la primera lente del ojo y a través de ella entran las imágenes en el interior del mismo, por lo que cualquier alteración de la misma puede traducirse en pérdidas de visión.
Ve mejor, vive mejor
Lorem ipsum dolor sit amet consectetur adipiscing elit nullam sapien posuere, duis ante orci odio quis netus nisi at dapibus mattis dui, ligula maecenas leo mauris inceptos vestibulum pharetra congue rutrum. Integer suspendisse sollicitudin pulvinar ornare consequat leo hac eleifend.
Ojo seco
La superficie ocular ha de estar correctamente humectada para proporcionar una calidad de visión óptima y confort visual. Ello depende de que se produzca lágrima en cantidad suficiente.Si la lágrima no es suficiente en su cantidad, o su composición y /o distribución no son adecuadas, entonces se produce el denominado ojo seco.
Causas
Se trata de una enfermedad cuya consecuencia es la inestabilidad de la película lagrimal. Puede producirse por disminución de la producción de lágrima o por incremento de su evaporación. La producción de lágrima disminuye con la edad y en las mujeres especialmente a partir de la menopausia en relación con cambios hormonales, por ello es más frecuente en mujeres.
Síntomas
La disrupción de la película lagrimal ocasiona visión borrosa y fluctuante y molestias oculares. Dependiendo de la gravedad del ojo seco tales síntomas pueden ser más o menos intensos. Las molestias varían desde sensación de arenillas o escozor en ciertas condiciones, hasta dolor en relación con úlceras oculares y perforación ocular en casos graves. La inflamación condiciona la aparición de enrojecimiento ocular en grado variable.
Tratamiento
El tratamiento del ojo seco comienza por evitar los posibles fármacos inductores del mismo, modificar las condiciones ambientales e instaurar un tratamiento substitutivo de la lágrima. Es importante entender que el ojo seco relacionado con la edad, la menopausia, cambios cicatriciales en la conjuntiva, etc no tiene un tratamiento de la causa que lo provoca y por ello, la mejoría sintomática depende de cumplir adecuadamente el tratamiento prescrito por el oftalmólogo.
¿Qué es la conjuntivitis alérgica?
La conjuntivitis alérgica es una inflamación de la conjuntiva, en estos casos, relacionada con una reacción alérgica. Alrededor de la mitad de las personas alérgicas tiene afectación ocular.
Causas
La causa es la reacción excesiva e inapropiada de nuestro sistema de defensa ante ciertas sustancias denominadas alérgenos (ácaros, polvo, polen, etc). El ojo está muy expuesto al ambiente y por ello es un órgano diana frecuente de reacciones alérgicas.
Síntomas
Se produce hinchazón de los párpados, picor, enrojecimiento ocular, lagrimeo y molestia con la luz. Puede además producirse secreción que haga que los ojos aparezcan pegados por la mañana.
Las manifestaciones de la alergia ocular tienen una gravedad variable. En la mayor parte de los pacientes la alergia es un cuadro leve o moderado, aunque molesto, tratándose de la conjuntivitis alérgica que se asocia a rinitis. La conjuntivitis papilar, que se da en portadores de lentillas, ocasiona intolerancia a las mismas.
Prevención
Se puede prevenir evitando la exposición al alérgeno o sustancia que la desencadena en la medida en que ello sea posible. Dependiendo de la sustancia a la que el paciente sea alérgico se dan unas recomendaciones especiales.
El empleo de vacunas puede ser eficaz en ciertos casos.
Tratamiento
El tratamiento más adecuado pasa en primer lugar por la identificación de la sustancia que induce la reacción alérgica, para evitar la exposición del paciente a la misma. Además, es necesario tratar en conjunto todo el cuadro alérgico y no sólo sus manifestaciones oculares.
Si el paciente presenta rinitis o asma, será necesario tratarlo con antihistamínicos sistémicos e inhaladores que mantengan estas otras manifestaciones bajo control.
En cuanto al cuadro ocular, para el tratamiento disponemos de antihistamínicos tópicos y de otro tipo de fármacos que inhiben la liberación de factores implicados en la alergia. En manifestaciones graves hay que iniciar tratamiento con corticoides tópicos, siempre bajo estricto control del Oftalmólogo.
¿Qué es el pterigium?
El pterigium es una degeneración de la conjuntiva, que se manifiesta como una especie de telilla en forma triangular que crece desde la conjuntiva hacia la córnea.
Causas
En algunos casos presenta un componente hereditario. También se ha relacionado su aparición con la mayor exposición a luz ultravioleta, y de hecho su frecuencia aumenta conforme nos acercamos al ecuador. Se ha postulado su asociación con el microtraumatismo inducido por viento y arena.
Síntomas
El pterigium leve e inactivo puede ser asintomático o dar lugar a enrojecimiento y molestias de cuerpo extraño ocasionales en relación con sequedad ya que protuye sobre la superficie ocular y su superficie se seca.
El pterigium de mayor tamaño puede ocasionar astigmatismo irregular y pérdida de visión si invade el eje visual.
Prevención
No hay una forma eficaz de prevenir el desarrollo del pterigum, pero dada su asociación con la exposición a la luz solar, se recomienda el uso de gafas de sol en ambientes soleados.
Tratamiento
En casos leves e inactivos sin molestias o con mínimos síntomas no requiere más que vigilancia e instilación de lágrimas artificiales.
Si provoca molestias de cuerpo extraño, inflamación frecuente o es progresivo y amenaza la estructura corneal por inducir astigmatismo o invasión del eje visual, el tratamiento es quirúrgico.
La cirugía es sencilla realizándose bajo anestesia local. Se retira el pterigium y se cubre la zona con un pequeño fragmento de la conjuntiva superior del propio paciente. Este injerto libre de conjuntiva, se toma de la parte superior de la conjuntiva y no da lugar a ninguna secuela o cicatriz en la zona dadora. Se fija en la zona receptora mediante aplicación de un adhesivo biológico. El ojo intervenido se tapa 24 horas tras lo cual se retira el parche y se aplica un tratamiento progresivamente descendente de corticoide durante un mes.
Aunque no es una degeneración maligna, está descrita su recurrencia. No obstante, en casos primarios, la técnica descrita de injerto libre de conjuntiva con adhesivo tisular reduce las recurrencias a menos de un 10%.
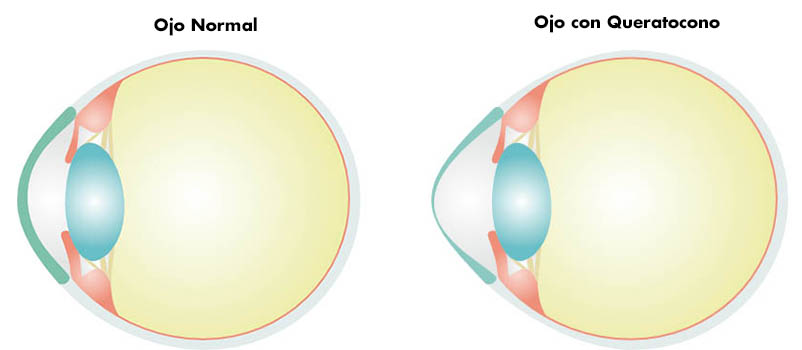
¿Qué es el queratocono?
El queratocono es una degeneración ectásica de la córnea por la cual ésta sufre una deformación cónica, acompañada de adelgazamiento, que ocasiona un astigmatismo irregular. En casos muy avanzados, también se producen cicatrices y roturas de la capa más interna de la córnea.
Causas
La causa del queratocono no es bien conocida. Existe un componente genético, pero éste no es evidente en todos los casos. También se da en asociación con ciertas enfermedades en las que se altera el colágeno como la enfermedad Ehlers–Danlos, la osteogénesis imperfecta y el prolapso de la válvula mitral.
Síntomas
El síntoma principal es la disminución de la agudeza visual ocasionada por aparición e incremento del astigmatismo irregular.

Tratamiento
Al principio, en estadios muy iniciales, es factible conseguir una corrección con gafas. Cuando la corrección con gafa no consigue una agudeza visual adecuada, se intenta la corrección con lentes de contacto semirrígidas o híbridas.
Si no es posible el porte de la lente de contacto, el astigmatismo irregular puede corregirse con el implante de segmentos intracorneales, también denominados “anillos intraestromales”. Si el paciente no es candidato a implante de anillos intracorneales o no se consigue con ellos la visión adecuada, entonces el tratamiento consiste en la realización de un trasplante de córnea.
Recientemente se ha incorporado el único tratamiento que permite frenar la evolución de la enfermedad, el cross-linking corneal. El cual consigue endurecer el colágeno corneal evitando o retrasando la evolución del queratocono.